В смертельных «клешнях» рака – голова и шея
С 14 по 18 сентября в Приморском крае проходит Неделя борьбы с раком головы и шеи. Инициаторами и организаторами мероприятия выступили департамент здравоохранения и Приморский краевой онкологический диспансер. Государственные медицинские учреждения края получили тематические плакаты и листовки. Также во всех бюджетных ЛПУ в эти дни консультируют людей с хроническими заболеваниями полости рта, глотки, языка, губ, гортани. Пациенты с выявленными злокачественными опухолями будут в обязательном порядке направлены в онкодиспансер. А главным событием проводимой Недели стал приезд во Владивосток д.м.н., заведующего отделением опухолей головы и шеи Томского НИИ онкологии, профессора кафедры лор-болезней СГМУ Марата Мухамедова. Он прочитал приморским коллегам в стенах ТГМУ лекцию «Диагностика и профилактика злокачественных новообразований органов головы и шеи».
Предупредить рак – значить и вылечить, и сэкономить
- Мне очень приятно находиться во Владивостоке, тем более, треть моих пациентов в Томске – жители Приморья, - начал свое выступление Марат Мухамедов. - Онкологические заболевания относятся к группе социально значимых, оказывающих выраженное негативное влияние на здоровье, требующих значительных затрат на лечение, как консервативное, так и оперативное, часто вызывающих инвалидизацию и приводящих к летальным исходам в трудоспособном возрасте. Тревогу вызывает и распространенность среди населения факторов риска, способствующих развитию рака головы и шеи – это курение, злоупотребление алкоголем, неправильное питание.
В подтверждение своих слов докладчик привел следующие данные:
В России курит более 50% населения. В то же время следует отметить, что рак трахеи, бронхов и легкого в РФ занимает первое место по распространенности (40,6 случаев на 100 тыс. населения). Годовой уровень потребления алкоголя составил 18 литров на душу населения. При этом в структуре онкологических заболеваний рак желудка занимает второе место.
Онкология стоит на третьем месте среди причин смертности от заболеваний. Ежегодно в РФ от рака умирает 285 тысяч человек. Лечение онкологических заболеваний является одним из самых затратных, в год такой больной обходится государству в сумму от 100 до 500 тысяч рублей.
- В такой ситуации выявление заболевания на ранних этапах и даже на этапе предболезни является очень важным в плане снижения смертности, инвалидности, улучшения качества жизни и, что немаловажно, снижения расходов на лечение, - подчеркнул Марат Рафкатович. - Однако на практике до 75% отдельных онкозаболеваний диагностируются на поздних стадиях. Кстати, удивительно, но факт: в Западной Европе цифры по диагностике примерно такие же, т.е. выявляемость рака на ранних стадиях там не превышает 20-25%. В России показатель степени распространенности опухолевого процесса в III-IV стадиях заболевания на момент установления диагноза превышает 50%, а при поражении органов социально важной и функционально значимой локализации, например, полости рта и глотки, составляет 69%. При этом проблема лечения и реабилитации больных с опухолями органов головы и шеи остается одной из самых сложных в современной клинической онкологии.
В настоящее время при лечении злокачественных опухолей головы и шеи общепринят комбинированный метод. Он включает в себя лучевую или химиолучевую терапию и хирургическое вмешательство. Анатомические особенности головы и шеи способствуют тому, что даже небольшие по объему опухолевые процессы вынуждают хирургов к проведению объемных и тяжелых оперативных вмешательств.
Выполнение операций такого объема приводит к образованию обширных дефектов мягких и костных тканей в области головы и шеи. Даже в случае благоприятного исхода операций больные страдают от тяжелых функциональных нарушений и грубых деформаций, что приводит к тяжёлой психической травме вкупе с социальной дезадаптацией и ограничением их трудоспособности.
Союз хирургов и производителей
Профессор из Томска представил устрашающие кадры прошлого клинической онкологии, отметив, что сегодня, в 21 веке, когда понятия «качество жизни» и «социальная реабилитация» играют очень важную роль, результаты проводимого ранее лечения не устраивают ни онкологов, ни пациентов.
- Возьмем рак верхней челюсти, - привел пример Марат Мухамедов. – В настоящее время после удаления опухоли выполняется реконструктивно-пластическая операция, дефект практически полностью закрывается, формируется нижняя стенка орбиты. Это сложное протезирование, которое необходимо для того, чтобы на следующем этапе пациенту был установлен эндопротез. Нам в Томске очень повезло – у нас есть НИИ Медицинских материалов с памятью формы, который возглавляет большой энтузиаст своего дела и хороший друг онкологов профессор Виктор Гюнтер. Их эндопротезы сегодня наиболее совершенны– и в плане биологической инертности, и с точки зрения отсутствия противопоказаний.
Тонкостенные имплантаты имеют твёрдый и стабильный формообразующий элемент и эластичные края, которые с большой точностью подгоняются к рельефу компьютерной модели и черепа пациента. Имея такой материал, у нас нет проблем замещения даже очень больших дефектов. Удалить опухоль – полдела, на первый план выходит адекватная замена удаленных структур, и, самое главное, чтобы все это нормально функционировало.
Эндопротезирование в действии
Далее Марат Рафкатович представил конкретный случай применения данной прогрессивной технологии – кстати, речь о пациенте из Приморского края.
- У молодого человека опухолевый процесс занял практически всю челюстно-лицевую пазуху, - обратил внимание профессор. – Можете себе представить, если бы у нас не было адекватного замещения, какая бы участь его ждала – или калечащая операция, или паллиативная лучевая терапия. Мы же удалили пациенту весь объем опухоли и заместили удаленный участок сложным эндопротезом. Такие операции сегодня делаются через рот, эндоскопически, а не через разрезы кожи лица, минимизируя, таким образом, неблагоприятные эстетические последствия. Мы видим, что внешний вид больного вполне обычен, на слайде после курса лечения показано движение глазных яблок, а ведь, по сути, его глазное яблоко лежит на протезе.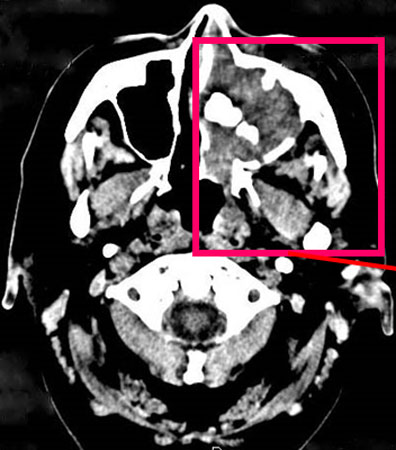
После демонстрации успешно проведенного лечения с индивидуальным эндопротезированием докладчик перешел к раку гортани.
- Это моя любимая локализация, так как она дает нам, онкологам, плодотворно сотрудничать с лор-врачами, - отметил Марат Мухамедов. - В 2014 году в России было выявлено 6827 злокачественных новообразований гортани, что составляет 1,5 % от общего числа впервые выявленных злокачественных новообразований. На конец 2014 года под наблюдением находилось 40 тысяч больных раком гортани, что соответствует показателю распространенности 27,9 на 100 тысяч населения. Из них 54 % на диспансерном наблюдении– пять и более лет.95 % впервые установленных случаев заболевания раком гортани приходится на мужчин, возраст 55 % больных превышает 60 лет. В 55-60% случаев впервые выявленный рак гортани диагностируется в III-IV стадии процесса. Бессимптомное течение – у 30-35% пациентов. Диагностические ошибки у госпитализированных больных достигают 22,4-35%, у негоспитализированных - 35%. У 30-35% больных с симптомами раннего рака гортани сроки наблюдения составляют от 1 до 8 месяцев и более.
Онкологическая настороженность - прежде всего
Также врач-онколог назвал причины запущенности рака гортани. Это, в первую очередь, недостаточная онкологическая настороженность врачей поликлинического звена и отсутствие преемственности в обследовании больных. Так, 30-35% больных раком гортани вначале обращаются к терапевту с жалобами на боли в горле. При этом 63% больных были направлены на консультацию к лор-врачу в сроки до двух недель, 20% - от двух недель до одного месяца, 11% - от одного до двух месяцев. Таким образом, 17 процентам больных терапевты поликлиник длительное время (от одного до четырех месяцев) проводили неадекватное лечение.
- Существуют и профессиональные группы риска по раку гортани, о чем в советское время предпочитали умалчивать, - акцентировал томский специалист. -Статистика – упрямая вещь, и подавляющее большинство (92,3 %) больных раком гортани относятся к представителям так называемых рабочих специальностей. 2,4% случаев - это работники административно-хозяйственного аппарата, 1,3% - лица голосо-речевых профессий, и всего 1% медицинских работников. К факторам риска возникновения рака гортани относятся мужской пол, возраст старше 60 лет, поведенческие привычки (длительность и интенсивность курения, регулярное употребление алкоголя), место проживания в антропогенном загрязненном регионе, бытовые вредности, контакт с профессиональными канцерогенами. Таким образом, у лор-врача должен быть постоянно перед глазами этот шаблон.
Что касается диагностики рака гортани, то непрямая ларингоскопия, внешний осмотр и пальпация являются субъективными методами, не позволяющими точно оценить состояние больного. Поэтому, конечно, основной упор необходимо делать на фиброларингоскопию. Процедура обеспечивает легкость и безопасность введения инструмента в гортань при большой разрешающей способности оптики, исключающей наличие «слепых зон». Также это возможность брать прицельную биопсию с целью получения материала для цитологического исследования, визуализироватьподскладочныйотдел и выполнять высококачественную фотосъемку.
К содружеству онкологов и лор-врачей
Профессор Томского НИИ онкологии представил вниманию аудитории очень интересные результаты исследования частоты выявления предрака и раннего рака гортани, которые проводятся в институте уже восемь лет.
- Эти данные должны представлять интерес, в первую очередь, для лор-врачей, которые далеко не всегда дружат с онкологами. Но я, как профессор кафедры лор-болезней и заведующий кафедрой лор-болезней, могу достучаться и до тех, и до других. Схема работы следующая: отоларингологи направляют пациентов с доброкачественными опухолями, хроническими воспалениями гортани, папилломами, и подозрениями на рак гортани к нам, мы их осматриваем и берем материалы на морфологическое исследование. Как вы видите, в 20% случаев мы подтверждаем онкологическое заболевание. Также у 20% пациентов ставим первую и третью дисплазию.
Онкологи знают, что у курящих людей с такой дисплазией будет обязательная трансформация в рак. Чудес не бывает. Конечно, мы формируем из таких людей группу риска и ставим их на диспансерное наблюдение уже у нас. Я убежден, что только таким образом мы сможем переломить ситуацию, когда 70% пациентов попадают, к нам, онкологам, с III-IV стадиями рака. И только в союзе и содружестве с лор-врачами нам удастся повысить процент выявленной онкологии на ранних стадиях. А это уже совсем другие показатели результатов лечения и выживаемости.
Марат Мухамедов остановился более подробно на современных технологиях оперативного лечения рака гортани, применяемых в НИИ онкологии г. Томска.
- До сих пор стандартом является ларингоэктомия или удаление гортани, - пояснил специалист. – Естественно, сегодня это опять же не устраивает ни пациентов, ни врачей. Хочется сохранить оставшуюся часть гортани, и здесь встает вопрос – чем? В содружестве с доктором Гюнтером мы разработали эндопротез из пористого никелида титана, он легко моделируется во время операции обычными ножницами. Таким образом, протез полностью повторяет контуры удаляемого щитовидного хряща. Мы проводим тиреофиссуру – ревизию просвета гортани, удаляем опухоль единым блоком, делаем цитологический контроль и в итоге восстанавливаем каркас гортани эндопротезом из пористого никелида титана. Операция завершается ушиванием кожной раны наглухо.
Одно лечим, другое калечим
Также Марат Рафкатович посвятил часть своего доклада раку щитовидной железы, подчеркнув, что им страдало немало красивейших женщин прошлых веков, в частности, модели Рафаэля и Рубенса.
- У всех этих прекрасных дам, продемонстрированных на слайдах, увеличена щитовидная железа – у них ровная большая шея, - указал врач-онколог. – Возвращаясь к раку гортани, скажу, что мы сегодня проводим серьезную научную работу, в которой отвечаем на вопрос: А как ведет себя щитовидная железа у пациентов с раком гортани? Мы объединились с эндокринологами и выяснили, что во время предоперационной лучевой терапии она безжалостно подвергается облучению, перед операцией мы ее также безжалостно кромсаем и удаляем вместе с гортанью в едином органокомплексе. А кто дальше следит за этими пациентами? К сожалению, никто!У нас сложилась порочная система – вылечили рак гортани, а что при этом происходит с щитовидной железой, никому не интересно. И мы пытаемся выработать практические рекомендации для таких пациентов.
Наиболее часто встречающаяся злокачественная опухоль эндокринных желез составляет в среднем 1-1,5% в общей структуре онкологической заболеваемости, регистрируется у 0,6 – 5,0 человек на 100 тысяч населения у мужчин и у 1,2-16 – у женщин. Это ниже, чем в США, при этом отмечаемый неуклонный рост заболеваемости раком щитовидной железы ставит эту проблему в ряд актуальных в мировой онкологии. Но этот прирост не истинный, а исключительно за счет улучшения диагностики. Многие случаи рака щитовидной железы выявляются только на вскрытии.
По словам профессора, выделяют ряд причин, способствующих или прямо влияющих на развитие рака щитовидной железы. Это ионизирующая радиация (наружное и внутреннее облучение), лечение тиреостатическими препаратами и недостаток алиментарного йода (зобная эндемия).
Щитовидная железа доступна визуальному контролю и пальпаторному обследованию. Специфических жалоб, характерных именно для тиреоидного рака, нет, большинство узловых форм патологии щитовидной железы протекают бессимптомно. Клинически определяемые узловые образования отмечаются у 4-7 % населения, но узлы, найденные случайно при ультразвуковом исследовании, визуализируются в 19-67%. Секционные данные показывают, что у 90% женщин старше 70 лет и у 60% мужчин старше 80 лет присутствуют узлы в щитовидной железе. При этом риски осложнений после оперативного вмешательства в таком возрасте превалируют над необходимостью операции, поэтому я рекомендую от нее воздержаться.
Кстати, ошибочный диагноз устанавливается в 50% случаев. У 60% больных наблюдается Ш-IV стадии заболевания. А в начальных стадиях ошибки диагностики составляют 50-100%. Ультразвуковое исследование – несколько субъективный, но высокоэффективный скрининговый метод, который позволяет визуализировать очаги от 3 до 5 мм, определить степень кровоснабжения железы и опухоли, оценить характер поражения, структуру, плотность новообразований, а также топографические взаимоотношения опухоли и регионарных лимфоузлов с органами шеи. В руках хороших специалистов УЗИ – замечательный диагностический инструмент, и у вас во Владивостоке с этим оборудованием полный порядок.
Томск вместо Кореи
Ведущие специалисты высказываются за активную тактику ведения больных с узловыми формами зоба, включая детей. Онкологическая настороженность и бесперспективность длительного наблюдения и консервативной терапии больных с узловыми образованиями в щитовидной железе диктуют необходимость более раннего хирургического лечения.
Минимальным объемом операции на щитовидной железе при различных узловых образованиях следует считать гемитиреоидэктомию с резекцией перешейка.
Использование современных методов комбинированного лечения с использованием нейтронно-фотонной лучевой терапии и интраоперационной лучевой терапии в лечении больных РЩЖ имеет большие перспективы своего применения и свидетельствует об удовлетворительных результатах лечения.
- Еще раз обращаюсь к лор-врачам – не избегайте сотрудничества с онкологами, - резюмировал Марат Мухамедов. - Не берите греха на душу и при малейшем подозрении отправляйте таких пациентов к ним. Наш институт курирует всю Сибирь и Дальний Восток в плане оказания современной онкологической помощи, наш директор Евгений Лхамацыренович Чойнзонов - единственный академик в России, который специализируется на злокачественных опухолях области головы и шеи. Мы рады сотрудничать и принимать пациентов из Приморья. Не нужно, чтобы они ехали в Южную Корею или Сингапур, помните, что и в восточной части нашей страны есть клиники, где сделают высокотехнологичные замещающие операции на самом высоком уровне.